Sindrom Torch Simptomi, vzroki, zdravljenje
The TORCH sindrom se nanaša na široko skupino patologij, ki lahko povzročijo infekcijske procese med nosečnostjo ali ob rojstvu (Oddelek za porodništvo in ginekologijo HJJAB-IGSS, 2014).
Natančneje, kratica TORCH vključuje 5 vrst okužb (Oddelek za porodništvo in ginekologijo HJJAB-IGSS, 2014):
- T: Toksoplazmoza
- O: Drugo - sifilis, norice itd..-
- R: Rubella.
- C: Citomegalovirus
- H: Herpes Simple.
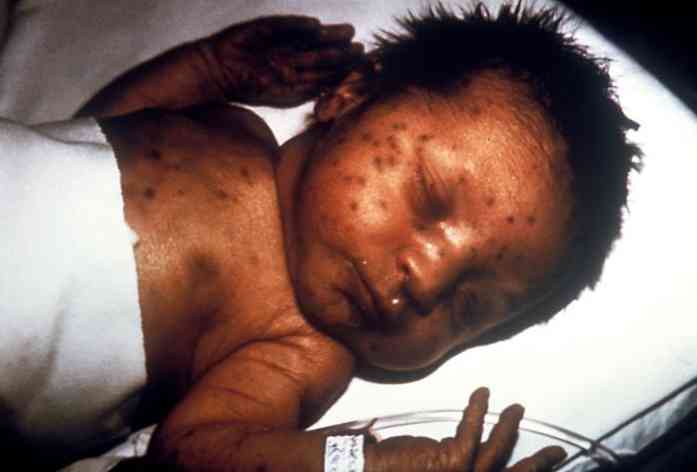
Klinične manifestacije bodo odvisne od vrste prirojene okužbe, ki se razvije v prizadeti osebi (Díaz Villegas, 2016)..
Vendar obstajajo nekateri pogosti znaki in simptomi: generalizirano zaostajanje v rasti, zvišana telesna temperatura, hepatosplenomegalija, anemija, petehije, hidrocefalus, kalcifikacije itd. (Díaz Villegas, 2016).
Diagnostični sum običajno temelji na kliničnih ugotovitvah. Vendar je bistveno, da se izvede serološka študija za ugotavljanje izvora okužbe (Cofré, Delpiano, Labraña, Reyes, Sandoval in Izquierdo, 2016). Pri tem sindromu je najpogostejša uporaba diagnostičnega profila TORCH (Kim, 2015)..
Zdravljenje sindroma TORCH bo specifično za vsakega posameznika in je odvisno od vrste okužbe, ki jo on ali ona trpi. Medicinski strokovnjaki se pogosto zatekajo k uporabi klasičnih pristopov v vsaki patologiji.
Značilnosti sindroma TORCH
Sindrom TORCH se nanaša na vrsto patologij, ki lahko povzročijo prirojene infekcijske procese (Nacionalna organizacija za redke motnje, 2016)..
Kongenitalne okužbe so opredeljene kot zdravstvena stanja, ki se prenašajo z matere na otroka med nosečnostjo ali ob rojstvu (Salvia, Álvarez, Bosch, Goncé, 2008)..
Običajno je treba tovrstne infekcijske procese pridobiti v prvem, drugem ali tretjem trimesečju nosečnosti (Díaz Villegas, 2016).
Vendar pa je možno tudi, da se okužba zlomi, ko plod preide skozi rodni kanal (Díaz Villegas, 2016).
V primeru tega sindroma njegovo ime temelji na kratici najpogostejših kongenitalnih okužb: T (toksoplazmoza), R (rubela), C (citomegalovirus) in H (H) (Salvia, Álvarez, Bosch in Goncé, 2008). ).
O, se običajno nanaša na druge infekcijske procese, vključno s sifilisom, noricami, malarijo, tuberkulozo, papiloma virusom, med drugim (Salvia, Álvarez, Bosch, Goncé, 2008)..
Vsaka vrsta okužbe bo povzročila diferencialni klinični potek: čas predstavitve, znake in simptome, zdravstvene zaplete, zdravljenje itd..
Kot navajajo avtorji, kot so Salvia, Álvarez, Bosch in Goncé (2008), imajo vsi nekatere skupne značilnosti:
- Prenos povzročitelja bolezni iz matere na otroka se lahko pojavi v neposrednem stiku med rojstvom ali prek placente med nosečnostjo.
- Izvor infekcijskega procesa je lahko povezan z virusnimi, bakteriološkimi ali parazitskimi sredstvi.
- Pri materi okužba običajno ne povzroča pomembnih simptomov, zato običajno ostanejo neopažena.
- Diagnoza vključuje v vseh primerih serološko, molekularno biološko ali celično kulturo.
- Klinični potek je lahko v mnogih okužbah podoben, vendar so zelo različni.
- Patološko sredstvo, ki se strinja pred 20 tedni nosečnosti, povzroča pomembne zdravstvene zaplete, kot je razvoj telesnih malformacij.
- Okužba v poznejših fazah nosečnosti pogosto vodi do prezgodnjih, nizke porodne teže ali do nekaterih sprememb osrednjega živčnega sistema.
- Okužbe, do katerih pride med porodom, ponavadi povzročijo pljučnico, hepatosplenomegalijo, sepso, anemijo, \ t.
- Nekatere patologije lahko ostanejo asimptomatske med neonatalnim obdobjem. Običajno v poznejših trenutkih povzročajo senzorneuralne posledice.
Statistika
Sindrom TROCH in nalezljivi procesi prirojenega izvora so pogoste patologije (Díaz Villegas, 2016).
Njegova incidenca dosega približno 2,5% skupnega števila novorojenčkov vsako leto (Díaz Villegas, 2016).
Vsi prizadeti nimajo pomembnih zdravstvenih zapletov. Velik odstotek predstavlja asimptomatski klinični potek (Díaz Villegas, 2016).
Katere so najpogostejše okužbe, povezane s sindromom TROCH??
Med infekcijske procese, uvrščene med sindrom TROCH, spadajo: toksoplazmoza, rdečka, citomagalovirus, herpes simpleks in druge manj pogoste, kot so varicella-zoster, sifilis, parvovirus, papiloma virusi itd. (Oddelek za porodništvo in ginekologijo HJJAB-IGSS, 2014, Díaz Villegas, 2016, Salvia, Álvarez, Bosch, Gonçé, 2008, Ticona Apazza in Vargas Poma, 2011):
Toksoplazmoza
Toksoplazmoza je okužba, ki jo povzroča protozoj. Običajno se zboli za zaužitjem nekaterih slabo opranih ali slabo kuhanih živil.
V večini primerov prizadete matere običajno ne kažejo pomembnih simptomov, ampak prenesejo okužbo na zarodek med nosečnostjo.
Prirojena toksoplazmoza se običajno šteje za redko v splošni populaciji. Epidemiološke študije ocenjujejo njegovo pojavnost v 1 primeru na 1.000 porodov.
Nalezljivi proces se ponavadi pojavi v plodu med nosečnostjo ali neonatalno.
Čeprav se znaki in simptomi med prizadetimi lahko razlikujejo, so najpogostejši: horioretinitis, splenomegalija, cerebralne kalcifikacije, epilepsija, anemija, febrilne epizode, abnormalnosti cerebrospinalne tekočine itd..
Dokončna diagnoza te patologije običajno temelji na rezultatih seroloških testov.
Po drugi strani pa je zdravljenje pri nosečnicah usmerjeno v preprečevanje prenosa. Najpogosteje uporabljena zdravila so protimikrobna zdravila.
V primeru zdravljenja okuženega zarodka je najpogostejša uporaba pirimetamina in sulfadiazina, skupaj z izčrpnim medicinskim nadzorom..
Rubella
Rubeola je še ena od prirojenih okužb, razvrščenih pod imenom sindrom TORCH. Krčenje virusa rdečk je običajno povezano z neposrednimi kontaktnimi ali nazofaringealnimi izločki.
Ima inkubacijsko obdobje približno 18 dni in lahko povzroči znatno poškodbo zarodka, če mati zboli za okužbo med ali pred četrtim mesecem nosečnosti..
Čeprav pri splošni populaciji ni zelo pogosta, lahko rdečka ustvari veliko število patologij.
Najpogostejše spremembe so povezane s prisotnostjo bolezni srca. Običajno so prisotni v več kot 70 primerih in so označeni z:
- Ductus arteriosus.
- Stenoza pljučne arterije.
- Arterijska nekroza.
- Septalne in / ali ventrikularne nepravilnosti.
- Izguba striacije.
Drugi pogosti medicinski zapleti so hipoakusa, mikrocefalija, katarakta, očesna hipoplazija, mikrofhtalmi, retinopatije itd..
Diagnoza rdečk se običajno postavi na podlagi identifikacije nekaterih zgoraj navedenih kliničnih znakov. Poleg tega se opravi analiza izločkov žrela.
Končna diagnostična potrditev je običajno odvisna od izolacije virusa in imunoloških rezultatov.
Poseben terapevtski pristop k rdečkam kongenitalnega izvora ni bil zasnovan. Najpogostejša je imunizacija proti virusu pred nosečnostjo.
Cepiva se običajno dajejo ženskam v rodni dobi, vsaj en mesec pred zanositvijo. Njegova uporaba med nosečnostjo je kontraindicirana.
Citomegalovirus
Citomegalovirus je patološko sredstvo, ki pripada družini Herpesviridae in je edinstveno za ljudi.
Je najpogostejša prirojena okužba v splošni populaciji. Običajno se prenaša z neposrednim stikom s telesnimi tekočinami, kot je kri.
Mnoge okužbe so pri prizadetih ženskah asimptomatske ali subklinične. Vendar pa lahko plod med nosečnostjo razvije okužbo z reaktivacijo procesa ali primarno okužbo nosečnice.
Ta vrsta infekcijskega procesa lahko povzroči pomembne spremembe v plodu: atrofijo optičnega sistema, mikrocefalijo, ventrikularne kalcifikacije, hepatosplenomegalijo, ascites ali zaviranje rasti.
Poleg tega lahko manjši odstotek prizadetih povzroči tudi vročinske epizode, encefalitis, prizadetost dihal, purpuro kože, hepatitis ali generalizirano retardacijo psihomotoričnega razvoja..
Diagnoza okužbe s citomegalovirusom zahteva potrditev z laboratorijskimi testi. Med nosečnostjo je treba virus izolirati v krvi ali v plodovnici.
Poleg tega več eksperimentalnih študij preučuje učinkovitost zdravil, kot je ganciklovit, za zdravljenje te patologije. V teh primerih dajanje imunoglobulina običajno ni navedeno.
Herpes je preprost
Primeri okužb z virusom herpes simplex običajno dosežejo visoke ravni v mnogih razvitih državah, kar povzroči 1 diagnozo na 3500 porodov..
Ta tip virusa se ponavadi skrči prek nosilca z lezijami v koži ali na področjih sluznice z izločanjem različnih telesnih tekočin, kot so slina, seme ali vaginalni izločki..
Čeprav je večina okužb asimptomatska, ima virus herpes simplex sposobnost, da ostane v latentnem stanju v telesu in se lahko občasno reaktivira..
Pri nosečnicah se lahko ta virus prenese na zarodek ob dostavi, ko gre skozi vaginalni kanal..
Čeprav nekateri primeri ostajajo asimptomatski, so medicinski zapleti zaradi neonatalne herpesne okužbe povezani z razvojem diseminirane bolezni (dihal, jetra, encefalitis, nepravilnosti centralnega živčevja itd.), Patologije centralnega živčnega sistema (napadi, razdražljivost, termične spremembe). , motnje vesti itd.). ali očesne, kožne in / ali oralne patologije.
Identifikacija tega infekcijskega procesa zahteva več laboratorijskih testov. Celična kultura se običajno izvaja z vzorcem genitalnih lezij, kožnimi lezijami novorojenčka ali telesnimi tekočinami..
Zdravljenje herpes simplexa temelji na dajanju protivirusnih zdravil, kot je Acyclovir.
Poleg tega je pomembno, da se plod izolira med porodom z dostavo carskega reza..
Varicella-Zoster
Virus noric je eden od najbolj nalezljivih. Je izključna človeška vrsta in ima inkubacijsko obdobje približno 10 ali 20 dni.
Trenutno je več kot 80% nosečnic imune na ta virus zaradi naprednih tehnik cepljenja. Vendar pa njegova pogostost doseže 2 ali 3 primere na 1000 nosečnic.
Okužba ploda se običajno zgodi pred 20. tednom nosečnosti na pregleden način.
V primerih okužbe mater v dneh, ki so blizu ali po porodu, je tveganje za neonatalno okužbo visoko in hudo.
Med nosečnostjo lahko ta vrsta okužbe povzroči spremembe na koži, mišično-skeletne motnje, nevrološke in očesne spremembe..
Po drugi strani, če se okužba pojavi v neonatalni fazi, se lahko pojavijo varicella s hudo miazo..
Diagnoza v primeru nosečnice je klinična in temelji na simptomatski identifikaciji in seroloških analizah. V primeru fetalnega pregleda se običajno izvede amniocenteza za izolacijo virusa.
Matična seva običajno zahteva dajanje imunoglibulina variecela-zoaster. Medtem ko zdravljenje novorojenčka zahteva specifično ali nespecifično gama-globulin.
Sifilis
Sifilis je nalezljiv zapornik, ki ga povzroči virus Treponema pallidum. Vsaka prizadeta in neobdelana nosečnica lahko prenese to patologijo med nosečnostjo ali v času poroda.
Simptomi sifilisa na zarodkih in novorojenčkih so lahko zelo široki: meningitis, caryza, hepatosplenomegalija, adenopatija, pnevmonitis, anemija, nedonošenost, generalizirano zaviranje rasti, spremembe v kosteh itd..
Čeprav imajo številni prizadeti asimptomatski potek več let, lahko sifilis povzroči nekaj poznih pojavov: konvulzivne epizode, gluhost ali motnje v duševnem razvoju, med drugim..
Ta patologija zahteva nujno medicinsko pomoč. Ko je mati zdravljena, se običajno uporablja penicilin, če pa se zdravilo ne zdravi, se običajno uporabljajo druge vrste zdravljenja..
Parvovirus
Okužba s parvovirusom B19 povzroča različne kožne spremembe med katerimi so infekcijski eritem.
To ni pogosta patologija, lahko pa povzroči spontani splav v 10% primerov. Čeprav se okužba pojavi v zadnjih fazah nosečnosti, je klinični potek povezan z razvojem hidrops, trombocitopenije, miokarditisa, poškodbe jeter itd..
Zdravljenje tega zdravstvenega stanja se običajno osredotoča na zdravljenje simptomov in zdravstvenih zapletov. V primeru resnih sprememb med nosečnostjo se lahko uporabi intrauterina transfuzija.
Papillomavirus
Papiloma virus je še eden od patoloških dejavnikov, ki so izključeni iz človeške vrste. Zarodki in zarodki so pogosto prizadeti zaradi infekcijskih procesov, ki jih povzročajo transplacentalne poti ali s prehodom skozi rodni kanal..
Klinični potek tega zdravstvenega stanja je v glavnem značilen za razvoj respiratornih sprememb.
Medicinski posegi se osredotočajo na ohranjanje odpiranja dihalnih poti in spremljanje zdravstvenih zapletov.
Reference
- Díaz Villegas, M. (2016). TORCH. Besedilo katedre za pediatrijo.
- IGSS, G. d.-O. (2014). Upravljanje TORCH v nosečnosti. Smernice klinične prakse, ki temeljijo na dokazih.
- NORD (2016). Sindrom rotorja. Pridobljeno iz Nacionalne organizacije za redke motnje.
- Salvia, M., Alvarez, E., Bosch, J., & Goncé, A. (2008). Prirojene okužbe. Špansko združenje za pediatrijo.
- Ticona Apaza, V., & Vargas Poma, V. (2011). SINDROM TORCHA. Revija za klinično posodobitev.


